De la ponction au transfert
La ponction sera réalisée 34 à 36 heures après l’injection de l’hormone hCG (qui aura les effets de LH hypophysaire), juste avant que l’ovulation ne se produise. Donc, il est capital de respecter l’horaire tardif de cette injection, car il détermine l’heure de la ponction des follicules.
Après le déclenchement, vous ne subissez ensuite ni traitement, ni examen, jusqu’à la ponction qui survient le surlendemain.
Vous êtes accueillie, Madame, en hôpital de jour, à jeun depuis minuit (ne pas boire, ni manger, ni fumer), au sein du service d’AMP. L’anesthésiste vous aura proposé en consultation, rarement une anesthésie générale, plus souvent une « diazanalgésie » (supprimant toute douleur), la ponction ovocytaire durant environ 10 minutes.
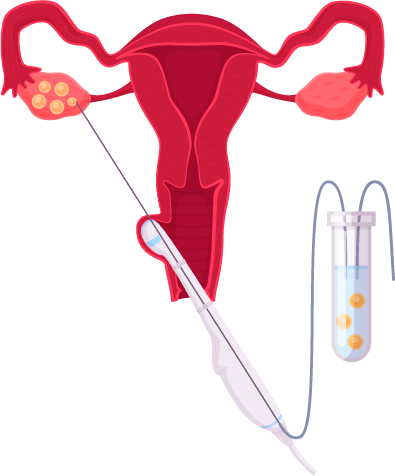
Le médecin visualise par échographie endovaginale les follicules mûrs qui font saillie à la surface des ovaires, et à l’aide d’une fine aiguille, en aspire le contenu en passant par le fond du vagin.
Les seringues contenant le liquide folliculaire sont ensuite confiées au biologiste. Le recueil de sperme s’effectue le matin même de la ponction, au laboratoire, dans une pièce réservée à cet effet. Il est réalisé par masturbation (sauf si des spermatozoïdes ont été congelés avant la tentative pour raison médicale ou après prélèvement chirurgical).
Une abstinence sexuelle est recommandée. Elle doit être comprise entre 2 et 5 jours (délai entre deux éjaculations).
En cas de difficultés antérieures pour le recueil de sperme, vous pouvez demander des conditions particulières pour le réaliser : présence de votre épouse, congélation du sperme…N’hésitez pas à en parler à votre médecin.
JO = jour de la ponction ovocytaire
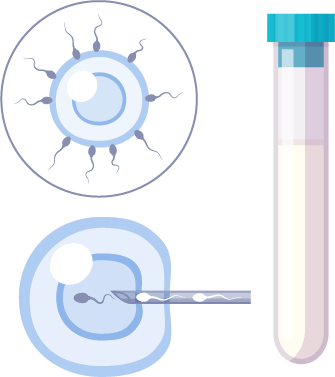
Après la ponction, le biologiste examine au microscope le contenu des seringues de liquide folliculaire, dans lequel il recherche les ovocytes et vérifie qu’ils présentent les caractéristiques nécessaires à leur mise en fécondation. Les ovocytes sont ensuite transférés dans des boites de culture contenant un milieu nutritif, qui sont ensuite placées dans un incubateur à 37°C. Le sperme est analysé puis préparé de manière à sélectionner les spermatozoïdes les plus mobiles, qui sont à priori les plus fécondants. Les spermatozoïdes sont ensuite mis au contact des ovocytes selon la technique d’AMP qui leur aura été proposée au préalable (FIV classique, ICSI ou IMSI).
J1 = observation de la fécondation
Les ovocytes sont examinés pour savoir s’ils sont fécondés. Lorsque la fécondation est normale, on observe un noyau mâle et un noyau femelle au centre de l’oeuf. C’est le stade des « 2 pronucléi », encore appelé zygote.
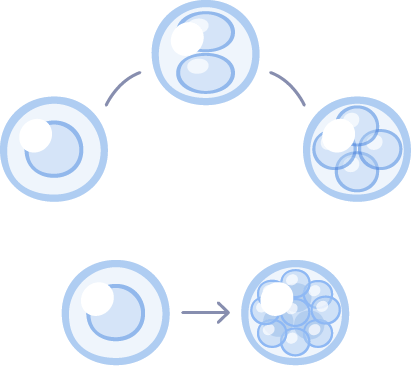
J2 = observation des embryons
Les embryons ont commencé à se diviser. Ils présentent normalement 2 à 4 cellules à J2 et 6 à 8 cellules à J3. Le biologiste apprécie la qualité des embryons en observant leur vitesse de développement et l’aspect des cellules embryonnaires, ainsi que la présence éventuelle de « fragments » cellulaires. Ainsi, il établit un « score embryonnaire » de qualité permettant de sélectionner au mieux les embryons à transférer et à congeler. La qualité embryonnaire dépend de la qualité des ovocytes et des spermatozoïdes, mais aussi de nombreux facteurs encore inconnus.
Les embryons peuvent être transférés dans l’utérus à J2 ou à J3.
Si le nombre d’embryons obtenu dépasse le nombre d’embryons que l’on souhaite transférer, les embryons surnuméraires dont la qualité le permet peuvent être congelés pour un éventuel transfert ultérieur.
Dans certains cas, les embryons sont maintenus en culture prolongée jusqu’à J5 – J6, qui correspond au stade « blastocyste ». Le transfert se fera alors à ce moment là.
Certains embryons non transférés pourront être congelés avec votre accord, si leur aspect et leur évolution le permettent. Seuls les embryons de bonne qualité seront congelés, car ils ont plus de chance de résister à la décongélation. Chaque année, vous aurez à informer par écrit le biologiste agréé qui conserve vos embryons de l’évolution de votre projet parental. En cas de maintien de ce projet, vous pouvez demander le renouvellement de la conservation de vos embryons. Pour les couples n’ayant plus de projet parental, trois possibilités sont envisageables, ils peuvent :
- consentir à ce que leurs embryons soient accueillis par un autre couple (accueil d’embryons) ;
- donner leurs embryons à la recherche biomédicale dans les conditions et les limites fixées par la législation en vigueur ;
- mettre fin à la conservation de leurs embryons.
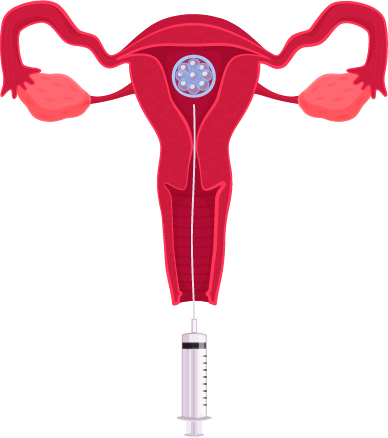
Le transfert des embryons dans l’utérus est réalisé 48 à 72 heures après la ponction. Vous êtes attendus en couple, au laboratoire de biologie de la reproduction munis de vos pièces d’identité. Le nombre d’embryons à transférer a été établi en consultation, après discussion avec votre médecin référent, qui prend en compte votre dossier, votre âge et le nombre de tentatives de FIV antérieures. On transfère généralement 1 ou 2 embryons. Le transfert s’effectue au moyen d’un cathéter très fin et très souple dans lequel le biologiste a disposé les embryons baignant dans une goutte de milieu de culture. Après installation en position gynécologique, et pose d’un spéculum, le médecin introduit le cathéter à travers le col de l’utérus puis dépose lentement les embryons au fond de l’utérus.Ce geste est indolore. Vous resterez ensuite allongée quelques minutes.
Pour favoriser l’implantation, un traitement hormonal à base de progestérone, vous est prescrit. Il est à commencer dès le soir de la ponction.Vous pourrez ensuite reprendre une vie normale, en évitant les efforts trop violents. Le repos systématique n’améliore en rien les résultats. Le risque de grossesses multiples (et donc de prématurité) impose une mûre réflexion au sujet du nombre d’embryons à replacer. Plus on replace d’embryons dans l’utérus, plus les chances de grossesse sont élevées, mais plus on risque l’implantation de plusieurs embryons.
Les jours suivant la ponction, si vous percevez des sensations qui vous inquiètent (douleurs, « pesanteurs », gonflement au niveau du ventre…), ou si vous avez de la fièvre, il faut rapidement consulter votre gynécologue ou prendre contact avec le centre d’AMP.
En cas d’urgence, téléphonez aux sages-femmes d’AMP au : 03 20 44 50 40

